Inflamación, estrés y entorno podrían estar transformando la audición en un biomarcador temprano de salud general.
Por Ehab Soltan
HoyLunes – Durante siglos, la medicina ha confinado el oído humano al ámbito exclusivo de la percepción sensorial y la comunicación; un instrumento moldeado por la anatomía, la física del sonido y la neurología. En la práctica clínica convencional, su papel ha sido, en el mejor de los casos, el de un órgano aislado: cuando falla, se trata localmente.
Sin embargo, estamos ante una transformación profunda en la concepción del diagnóstico.
Desde la vanguardia de laboratorios de acústica biomédica, inmunología y medicina de precisión, emerge una hipótesis que desafía los límites tradicionales: la audición humana no es solo un sentido, sino un sistema fisiológico integrado, dinámico y altamente sensible, capaz de reflejar el estado de salud global del organismo en tiempo real.
Lejos de ser una interpretación simbólica, estamos ante una realidad biológica cuantificable.
En entornos experimentales, este enfoque ya empieza a materializarse. Estudios piloto han demostrado que marcadores de inflamación general pueden actuar como predictores biológicos de pérdida auditiva, sugiriendo que el oído reacciona a lo que ocurre en todo el cuerpo antes de que se manifiesten daños estructurales evidentes. No se trata aún de herramientas de uso generalizado, pero sí de una señal inequívoca: la audición empieza a comportarse como un indicador clínico anticipado, no como una consecuencia tardía.
En la práctica clínica diaria, esto introduce una incomodidad silenciosa: pacientes con síntomas auditivos leves o inespecíficos son tratados como casos locales, cuando podrían estar manifestando alteraciones del organismo en fases tempranas. El oído, en estos escenarios, no sería el origen del problema, sino el primer órgano en evidenciarlo.
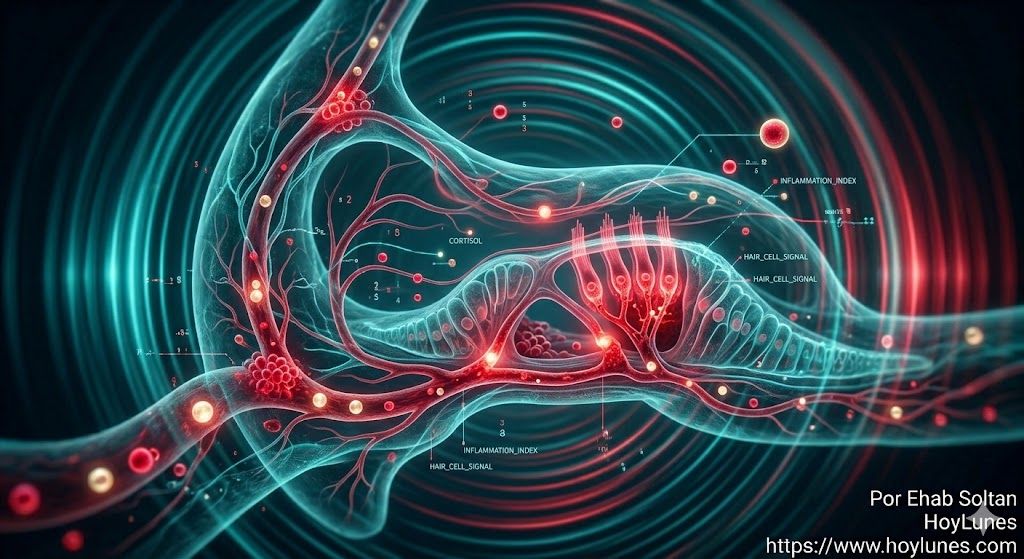
Un centinela del organismo: la audición como espejo de la salud interna
La producción y percepción del sonido es un fenómeno de asombrosa complejidad que trasciende la mera vibración de la membrana timpánica. Es la manifestación acústica de la interacción armónica entre múltiples sistemas vitales, siendo el oído uno de los órganos más sensibles del cuerpo vascular, neurológica e inmunológicamente.
La implicación es directa y profunda: cualquier alteración, por sutil que sea, en cualquiera de estos sistemas invisibles deja una huella dactilar detectable en la audición. A menudo, estas variaciones son imperceptibles para las pruebas audiométricas estándar iniciales, pero podrían ser perfectamente cuantificables mediante algoritmos avanzados en el futuro.
Este punto es crítico: no implica que toda alteración auditiva tenga origen sistémico, pero sí que una parte relevante podría estar siendo interpretada de forma incompleta. La diferencia no es menor. Es el paso de tratar síntomas a identificar procesos del organismo.
Algunos modelos de investigación ya apuntan en esta dirección:
La inflamación crónica, asociada a condiciones como la obesidad, la diabetes y el envejecimiento, está correlacionada con pérdida auditiva, sugiriendo que la audición podría ser, en esencia, un síntoma inflamatorio.
El estrés crónico y los niveles elevados de cortisol alteran el flujo sanguíneo (microcirculación) del oído interno, afectando directamente su función y contribuyendo a condiciones como el tinnitus o la hipersensibilidad auditiva.
Incluso factores ambientales como la temperatura combinada con el estrés fisiológico pueden inducir alteraciones auditivas sin daño estructural directo, lo que plantea que el oído responde al clima y al entorno interno más de lo que tradicionalmente creemos.
En resumen, el oído no simplemente se «estropea»; reacciona dinámicamente al estado metabólico, inmunológico y psicológico del individuo.
La «orquesta fisiológica invisible»: el oído como interfaz biológica
Esta línea de investigación postula que la audición opera como una interfaz biológica que decodifica y proyecta información crítica sobre la homeostasis del cuerpo:
El Factor Inflamatorio y Metabólico
Procesos como la inflamación de bajo grado y el estado metabólico impactan directamente en la salud auditiva. Existe una conexión clara entre la pérdida auditiva y marcadores inflamatorios acumulados, lo que redefine la «edad auditiva» no como un simple reflejo del envejecimiento cronológico, sino como un indicador de deterioro metabólico y estrés crónico acumulado.
La particularidad del oído interno es su extrema dependencia de la microcirculación. Pequeñas alteraciones inflamatorias, que en otros órganos podrían ser compensadas, aquí pueden traducirse en cambios funcionales perceptibles. Esto convierte al sistema auditivo en un territorio especialmente vulnerable, pero también especialmente revelador.

Carga Psicológica y Estado Emocional
El estrés sostenido modifica la regulación neuroinmunológica y el flujo sanguíneo del oído interno. La audición, por tanto, cambia con el estado emocional y codifica fisiológicamente la carga psicológica.
A diferencia de otros sistemas, donde el impacto del estrés puede tardar en manifestarse, el oído responde con rapidez a cambios en la regulación vascular y neurológica. Esto explica por qué algunos pacientes desarrollan tinnitus o hipersensibilidad auditiva en periodos de alta carga emocional sin daño estructural aparente.
Arquitectura Biológica y Diferencias de Sexo
La ciencia auditiva históricamente ha simplificado las diferencias entre hombres y mujeres. Sin embargo, la hipótesis actual profundiza en las divergencias estructurales y funcionales influidas por factores hormonales en la inflamación e inmunidad. Esto sugiere que la audición femenina podría ser intrínsecamente más reactiva a cambios fisiológicos internos y al entorno, presentando una susceptibilidad diferenciada.
Este punto abre una línea de investigación poco explorada: si la mayor reactividad inmunológica femenina se traduce también en una mayor sensibilidad auditiva a cambios del organismo. De confirmarse, implicaría que los modelos diagnósticos actuales podrían estar subestimando diferencias clínicas relevantes entre sexos.
Lo que hacemos cada día también se escucha
Más allá de los factores biológicos, ciertos comportamientos cotidianos podrían estar afectando la salud auditiva de forma acumulativa. Dietas proinflamatorias, privación de sueño, exposición constante a ruido moderado (no necesariamente extremo) y estrés sostenido generan un entorno fisiológico que el oído no ignora. El problema es que estos factores no producen daño inmediato, sino una degradación progresiva difícil de atribuir a una causa única.

Hacia un nuevo paradigma clínico
Si esta hipótesis se confirma —y la evidencia científica acumulada sugiere que lo hará—, la implicación para la práctica médica es profunda y disruptiva: la medicina auditiva dejará de ser una especialidad aislada para integrarse como una herramienta diagnóstica de primer orden en la medicina preventiva y global.
Esto obliga a replantear una premisa fundamental y desafía a los especialistas:
¿Estamos diagnosticando correctamente los problemas de salud auditiva? ¿O estamos simplemente observando síntomas finales sin comprender el proceso integrado que los produce?
El oído podría utilizarse como:
Un sistema de alerta temprana de inflamación sistémica.
Un marcador de estrés fisiológico crónico.
Un indicador de salud metabólica y envejecimiento tisular.
Si este enfoque se integra en la práctica clínica, el cambio no será solo conceptual. Implicará incorporar variables globales —inflamatorias, metabólicas y psicológicas— en la evaluación auditiva estándar, desplazando el diagnóstico desde el órgano hacia el paciente completo.
De la percepción sensorial a la métrica clínica
La audición es una de las manifestaciones más intrínsecamente humanas. Paradójicamente, ha sido una de las más subestimadas desde la perspectiva médica integral. En un panorama clínico que demanda sistemas no invasivos, predictivos y continuos, emerge como una candidata excepcional. No sustituirá las pruebas diagnósticas tradicionales, pero podría anticiparlas drásticamente. Y en esa anticipación yace el poder de redefinir la relación entre diagnóstico, tecnología y la experiencia humana de la salud.
Si la medicina del siglo XX se construyó sobre la imagen y el análisis de laboratorio, la del siglo XXI podría apoyarse en señales continuas, invisibles y no invasivas. Entre ellas, el oído destaca no por su novedad, sino por haber estado siempre presente —esperando ser escuchado correctamente.
El oído no es simplemente un receptor pasivo de sonido. Es un sistema biológico sensible, expuesto y reactivo. En un contexto médico que busca anticipar antes que reaccionar, su verdadero valor podría no estar en lo que permite escuchar, sino en lo que permite detectar antes de que el daño sea evidente.
Fuentes documentales y de autoridad
World Health Organization (WHO) – Informes sobre salud auditiva y determinantes sistémicos.
National Institutes of Health (NIH) – Estudios transversales sobre inflamación, estrés y audición.
The Lancet – Publicaciones recientes sobre la intersección de inflamación sistémica, envejecimiento y salud auditiva global.
Nature Reviews Neurology / MDPI – Revisiones exhaustivas sobre la audición como marcador multisistémico (inflamación, metabolismo, sistema nervioso).
The Better Hearing Society / Frontiers – Investigaciones sobre el impacto del estrés, cortisol, dieta y estado metabólico en la salud auditiva.
Nota: Esta información tiene fines puramente informativos y divulgativos basados en líneas de investigación actuales. Para obtener asesoramiento, diagnóstico o tratamiento médico, consulte siempre a un profesional de la salud calificado.
#MedicinaAuditiva #BiomarcadoresAuditivos #SaludIntegral #SaludPreventiva #InflamaciónAuditiva #EstrésYAudición #HealthTech #OtorrinolaringologíaModerna #EhabSoltan